张冠新医生的科普号
- 精选 乳腺癌的分期、分类、分级、分型、分度
引言:本文写于十年前,获得近50万的阅读量。虽近年来乳腺癌诊疗手段日新月异,但评价体系基本框架依然未变,现根据2021版CACA-CBCS指南进行微调整修改并引用部分指南精要版截图。临床上,经常遇到乳腺癌患者及家属询问病情的严重程度及存活多久等类似问题,实际上,这是一个非常复杂的问题,由于采用不同的标准、治疗依据及认识角度,乳腺癌有许多分类方法及预后判断标准。临床上制定治疗方案及预后判断需结合各类分型方法,做出个体化整体评估。一、经典的TNM分期 基本架构是根据肿瘤大小(简称T),淋巴结是否转移及转移数目(简称N),及是否有远处器官转移(简称M)等三者综合分析TNM以决定乳癌的分期。TNM这种基于肿瘤解剖病理分期对于预测肿瘤的复发转移价值不可低估,是临床上成熟的风险评估指标。原发肿瘤(T)分期:Tx 原发肿瘤情况不详(已被切除)。T0 原发肿瘤未扪及。Tis 原位癌(包括小叶原位癌及导管内癌),Paget病局限于乳头,乳房内未扪及块物。T1 肿瘤最大径小于2Cm。T2 肿瘤最大径2~5crn。T3 肿瘤最大径超过5cm。T4 肿瘤任何大小,直接侵犯胸壁和皮肤(包括炎性乳腺癌)。区域淋巴结(N)分期:N0 区域淋巴结未扪及。Nx 区域淋巴结情况不详(以往已切除)。 N1 同侧腋淋巴结有肿大,可以活动。N2 同侧腋淋巴结肿大,互相融合,或与其他组织粘连。N3 同侧内乳淋巴结有转移、同侧锁骨下、上淋巴结转移。远处转移(M)分期:Mx 有无远处转移不详。M0 无远处转移。M1 远处转移。二、实用的临床分期根据不同的TNM组合可以组成临床不同分期,常分为1期、2期、3期、4期,也可通俗称之早期、中期、局部晚期、晚期(转移性),也是临床医生向患者及家属解释病情最常用的分期。三、病理学分类与组织学分级 乳腺癌病理组织形态较为复杂,类型众多,而且往往在同一块癌组织中,甚至同一张切片内可有两种以上类型同时存在。每种类型乳腺癌综合治疗方法及预后不同,临床制定治疗方案亦需结合病理类型及组织学分级。目前国际、国内的乳癌病理分类,在实际应用中尚未完全统一。 (一)常见病理学基本分类非浸润性癌 ①导管内癌(癌细胞未突破导管壁基底膜)②小叶原位癌(癌细胞未突破末梢乳管或腺泡基底膜) ③导管内乳头状癌 ④乳头湿疹样乳腺癌。此型属早期,预后较好。 浸润性癌 ⑴. 浸润性特殊癌:乳头状癌、髓样癌(伴大量淋巴细胞浸润)、小管癌(高分化腺癌)、腺样囊性癌、粘液腺癌、大汗腺样癌、鳞状细胞癌等。此型分化一般较高,预后尚好。⑵.浸润性非特殊癌:包括浸润性导管癌(临床上最为常见类型)、浸润性小叶癌、硬癌、髓样癌(无大量淋巴细胞浸润)、单纯癌、腺癌等。此型一般分化低,预后较上述类型差,且是乳腺癌中最常见的类型,占80%,但判断预后尚需结合疾病分期等因素。其它罕见癌。 (二)组织学分级标准 肿瘤的组织学分级与患者预后的关系早已引起肿瘤学家的重视。乳腺癌的分化程度与预后有十分密切的关系。 乳腺癌组织学分级主要从以下3个方面进行评估。 1.腺管形成的程度。2.细胞核的多形性。3.核分裂计数。 我国常见恶性肿瘤诊治规范的分级标准: 1.腺管形成的程度 ①有多数明显腺管为1分。 ②有中度分化腺管为2分。③细胞呈实性片块或条索状生长为3分。 2.细胞核大小、形状及染色质不规则 ①细胞核大小、形状及染色质一致为1分。 ②细胞核中度不规则为2分。③细胞核明显多形性为3分。 3.染色质增多及核分裂相(×400) ①1/10HPF为1分。②2~3/10HPF为2分。③>3/10HPF为3分。 乳腺癌组织学分级以上述标准的3项指标所确定的分数相加得分分:3~5分为 I级 (分化好),6~7分为 Ⅱ级 (中等分化),8~9分为 Ⅲ级 (分化差)。四、分子分型(以基因水平为基础的新分类)近二十年来,基于DNA微阵列技术和多基因RT-PCR定量检测的方法对乳腺癌进行的分子分型来预测乳腺癌的复发转移风险及其对治疗的反应,目前常将基因芯片技术的分子亚型和免疫组织化学结合起来,临床上可将乳腺癌划分为4类:Luminal A 型 (ER+/PR+,HER-2-) 、Ki67低表达、Luminal B 型 (ER+/PR+,HER-2+、Ki67高表达)、HER-2+ 型 (ER-/PR-/HER-2+)和三阴性/Basal-like型 /TNBC(ER-/PR-/HER-2-)。由于不同分子亚型乳腺癌的临床表现、治疗反应、复发风险和生存期不尽相同,目前浸润性乳腺癌的临床治疗方案主要依据分子分型而个体化制定。五、危险度分级 (乳腺癌术后复发风险评估)根据患者年龄、肿瘤大小、激素受体状态、肿瘤细胞分级、脉管瘤栓、HER2状态、淋巴结状态,2007年St.Gallen专家共识首次将其分为低、中、高危复发风险人群,为临床医师选择合适的治疗方案提供了临床病理学依据。低度:淋巴结阴性,并同时具备以下6条:标本中病灶大小(pT)≤2 cm;分级1级;瘤周脉管未见肿瘤侵犯;ER和(或)PR表达;HER-2基因没有过度表达或扩增;年龄≥35岁;中度:淋巴结阴性,并以下6条至少具备1条:标本中病灶大小(pT)>2 cm;分级Ⅱ~Ⅲ级;有瘤周脉管肿瘤侵犯;ER和PR缺失;HER-2基因过度表达或扩增;年龄<35岁;淋巴结1-3枚阳性,并未见HER-2基因过度表达和扩增且ER和(或)PR表达;高度:淋巴结1-3枚阳性,HER-2基因过度表达或扩增或ER和PR缺失;淋巴结≥4枚阳性。综上所述,治疗方案制定和预后生存评估是非常复杂的综合系统性判断,需要专业医师根据上面五个不同维度方面进行综合分析判断,同时还需要结合病人具体全身情况、经济状况和治疗意愿等诸多因素进行考量,可见具有非常专业性和复杂性。故患者及家属有时不必咬文嚼字或按图索骥或一知半解,积极主动配合临床专业医师,完成规范性个体化的综合治疗才是根本之道,也是生存之道。
汪成 主任医师 上海市第九人民医院黄浦分院 乳腺外科39人已购买 - 精选 乳腺癌患者术后的饮食调理
临床肿瘤医生经常面对癌症患者关于饮食方面的问题是:“我在饮食方面需要注意什么?”以前由于缺乏循证医学证据, 我们的回答通常比较笼统:在保证充分营养供应的前提下,清淡饮食, 适当体育锻炼。而癌症患者,尤其是乳腺癌患者, 通常会进一步追问:“听中医说得了这个病不能吃鸡肉, 您说我能吃吗?”实际上不仅仅是鸡肉,经常被问到的食物还包括牛肉、羊肉、甲鱼、鸭肉、鸡蛋、鱼甚至南瓜等食物。这个名单可以很长,按照中医或者传统医学的说法,这类需要“忌口”的食物可以统称为“发物”。当然,饮食也不应过于禁忌,只要吃后感到舒适,都可继续食用。倘若忌口太多,反而加重营养不良。至于一些寒热无偏、营养丰富的食物,对乳腺癌患者自然更为理想。近几十年来,针对这个问题已经有不少临床研究。下面就乳腺癌患者术后如何进行饮食调理,给大家提供一些医生和学者的意见。一、乳腺癌术后总的饮食原则:1.西医的观点 ①饮食有节,要定时、定量进食。不要暴饮暴食、偏食 ,要有计划地摄入营养和热量。②低脂肪、低胆固醇、优质蛋白质饮食,如可吃瘦肉、鸡蛋、酸奶,少吃盐腌、烟熏、火烤、烤糊焦化食物。③米面不宜过精 ,适当多吃粗粮 ,如玉米、豆类等杂粮。高纤维的饮食对乳腺癌患者是有利的。④多吃富含维生素A、C的蔬菜和水果 ,如鲜猕猴桃、胡萝卜等。⑤常吃有抑制癌细胞的食物如卷心菜、芥菜、蘑菇等;干果类食物如芝麻、南瓜子、花生等富含多种维生素及微量元素、纤维素、蛋白质和不饱和脂肪酸。⑥膳食为主,补品为辅。合理进补提高免疫力的食品。⑦不宜食辛辣及刺激性食品,戒烟酒,禁食霉变、变质的食物。2.中医的观点中医认为饮食调护在治疗疾病过程中有重要作用。《素问·五常政大论》中指“谷雨果菜,食养尽之,无使过之,伤其正也。”《千金要方·食治》曰: “食能排邪而安脏腑,约神爽志,以资血气”,阐明了疾病与饮食的关系。乳腺癌术后患者更需调节饮食,以补养其正气,故应给予补气养血之品,如甲鱼汤、鸡肉汤、鳝鱼汤,以健脾补肾。气虚重的患者可进大枣黄芪汤、桂圆汤,让患者多食香菇、木耳、银耳等,以提高机体免疫功能。海产品具有抗癌散结的功效,可多食海蜇、海带、紫菜、海米等。高脂类食品可增加乳腺癌的复发率,故应少食。辛辣食品影响切口愈合宜少食。同时,还应根据四季的变化,适当调节饮食,如冬季可多食温热食品,如羊肉汤等,夏季可多给予清凉饮料或西瓜汁等以补充体液的消耗,春秋季应多食滋阳润燥的食品。二、化、放疗期的饮食指导: 病人在实施化疗期间,常伴有骨髓抑制及胃肠道反应等, 合理的饮食调护不仅可以改善味觉补充营养 ,而且可以增强体质、提高免疫力。1. 胃肠道反应是化疗患者最常见的不良反应之一。当人体发生胃肠不适时,呕吐、厌食、腹泻、便秘等会使内环境发生紊乱,导致一系列损害。而适当的饮食结构调整,可以促进食物的消化吸收,减轻对胃黏膜的不良刺激,减轻胃肠道的负担。将因化疗引起的胃肠道反应降到最低,可以使患者获得必要的营养物质,增强机体的耐受力以及抵抗力,减轻患者的不适感,改善化疗期间患者的生活质量。恶心呕吐直接抑制了消化机能使患者食欲减退,此时不必强求患者多进食,可少食多餐,给予清淡的流质或半流质饮食,如稀饭、清汤、蒸蛋等,努力做到食物多样化,可口、色香味俱全,起到促进食欲的作用。便秘不仅带给患者身体上极大的痛苦,而且使之情绪低落 ,丧失对治疗的信心;有些化疗药物大部分经粪便排泄,如阿霉素、柔红霉素,而且多为药物原形,如果便秘,就会使化疗药物在体内蓄积,加重毒性反应;另外,化疗患者抵抗力下降,便秘易引起肛周感染。临床上如使用开塞露易擦破肛门皮肤,引起出血和感染;口服某些导泻药物由于口感不好,患者难以接受;腹部按摩虽有一定疗效,但因化疗患者体质虚弱,需护士或家属协助进行,达到满意效果往往具有一定难度。因此,针对化疗患者特点,通过加强饮食指导,把握饮食时机,注重饮食结构来预防便秘,确实是一种简单、可行的方法。蔬菜、水果及其他粗纤维食物能增加粪便体积,促进肠蠕动,防止便秘。每日早、晚空腹服用蜂蜜,可进一步达到润肠通便的作用。蜂蜜不仅可以促使胃酸正常分泌,增加肠蠕动,显著缩短排便时间,而且蜂蜜中含有的果糖、葡萄糖、多种矿物质、维生素B、维生素C等物质能提高机体适应不良刺激的能力。另外,多饮水,水可促进物质代谢,润滑肠道,软化粪便,增加粪便体积和质量,从而刺激肠蠕动。一日饮水量在2000毫升以上,也可黄芪泡水喝。2. 化疗药物不仅对肿瘤细胞有较强的杀伤作用,对增殖旺盛的骨髓细胞有也有杀伤作用,所以会出现化疗后血液中的白细胞下降,抵抗感染的能力减弱。白细胞下降一般是暂时性的,西医认为,只要患者骨髓细胞造血功能正常,加强营养,一般化疗后3周就开始恢复。然而通过合理的饮食调理,可以使骨髓细胞的造血功能恢复得更好。3.中医在化、放疗期的饮食意见。中医认为,疾病有寒、热、虚、实之分,食物也有寒、热、温、凉之别。寒病用温热之食,热病用寒凉之品,以食物之偏来纠正疾病之偏,达到治病的目的。例如脾胃虚寒症候,表现为口淡无味,时吐清涎,喜温怕冷,精神不振,体力不支,应选择温热助阳食品,如大枣、桂圆、干姜、羊肉,或经烹调浓缩之品,切忌寒凉食物。又如阴虚内热症候,临床上若见于癌症合并细菌感染或接受放、化疗之后,表现口干舌燥,舌质红或无苔,便秘,小便短赤,烦躁不安等,饮食就应选择滋阴、生津、清热、凉血之品,如大米粥、绿豆、苦瓜、白萝卜、生藕节、猕猴桃、银耳等,忌吃热性食物。又如放疗所致的热邪灼伤肺阴症候,表现为咳嗽胸痛,干咳无痰,或痰带血丝,咳血,胸闷气急,舌红苔花剥或少苔,宜食甘凉滋润之品,如枇杷果、白梨、乌梅、莲藕、香蕉等。三、恢复期饮食指导 严格按照饮食原则及饮食禁忌合理安排饮食。食谱中经常搭配一些防癌、抗癌食品,如魔芋、芹菜、花菜、甘薯、觅菜、蘑菇、木耳、海带、大白菜。饮食中补充防癌、抗癌之水果,如猕猴桃、香蕉、苹果、甘蔗、草莓。饮食中尽量多添加富含维生素及高纤维素食品,如黄豆、玉米、绿豆、糙米、麸皮。少食其有食品添加剂的食物及含农药食物,如豆芽、人工饲养鸡鸭鱼,进食含农药食物要削皮、或者冷藏三天以上。适当进补提高免疫力的食品,如甲鱼、鲫鱼、鸡蛋、牛奶。烹调食物宜低温、少油,尽量避免高温油炸,同时应少用刺激性调味品,如肉桂、花椒、茴香等,可适当加些醋,起到软坚散结的功效。时常做银耳大枣羹或苡米莲子粥,起到益气健脾、滋补身体的作用。 推荐的食品“十字花科”蔬菜,如花椰菜、西兰花(绿花菜)、白菜、青菜、菠菜和卷心菜等等。以上蔬菜含有一种氮化合物,名叫吲哚—3—甲醇,具有转变雌激素、预防乳腺癌的作用。它不但可以将女性体内活性雌激素进行降解处理,而且还可通过无活性的雌激素阻止活性雌激素对正常乳房细胞的刺激作用。此外,上述蔬菜含大量天然VC、叶酸、类胡萝卜素物质、黄酮类物质和吲哚等植物化学物质,它们是最理想的天然抗癌保健成份。美国纽约州立大学对600多名妇女研究显示,早期绝经妇女经常吃白菜的,比不大吃白菜的乳腺癌患病率低 54%。因此建议乳腺癌高发家族及未生育和绝经期较晚的妇女多吃一些菜花类食品。大豆类食品,如豆腐、豆奶、豆浆等。世界卫生组织的研究指出,过去亚洲人罹患乳腺癌几率比较低的原因,与常吃大豆有关,过去大豆是中国人主要高品质蛋白质的来源(35%~38%)。临床发现。食物中豆类蛋白占总蛋白的比例增加时。 乳腺癌的发病率就低。大豆是怎样起到预防癌症的作用呢?原因就在于:⑴大豆含有的异黄胴对癌症有抑制作用,尤其对闭经后的妇女效果更明显。⑵大豆含有的植物型雌激素能有效地抑制人体内雌激素的产生, 而雌激素过高乃是引发乳腺癌的主要原因之一。 豆类中的植物雌激素,是一种类似人类雌激素的化合物。它可在肠道中被胡萝卜素转化成一种因子,这种因子可抑制体内的激素依赖性致癌物对乳房的致癌作用 。⑶专家们发现大豆中至少有5种抗癌物质 ( 蛋白酶、抑制素 、 肌醇六磷酸酶、植物固醇、皂苷、异黄酮 )。大豆皂苷具有抑制肿瘤细胞生长的作用。大豆中含有肌醇六磷酸酶会将人体中钙、铁固结于肠内,抑制结肠癌的发生。美国纽约大学一位学者通过实验,发现大豆中的蛋白酶抑制素可以抑制皮肤癌、膀胱癌,对乳腺癌的抑制效果更明显,可达50%。每天喝豆浆,可以通过植物激素使女性体内的雌激素和孕激素的分泌变化趋于合理, 降低过高的雌(孕) 激素水平。妇女连续喝豆浆 1个月, 即可起到调整内分泌的作用, 从而起到预防乳腺癌的作用。所以, 有关专家建议中青年女性每天喝 1 ~ 2 杯豆浆, 长期坚持, 不仅可预防乳腺癌、大肠癌的发生, 还可延缓皮肤衰老, 减少皱纹, 美容养颜。重要的是要食用豆腐、豆奶、豆浆等以大豆为原料的豆类食品,而不是经过高度提纯的异黄酮替代品。食用经过高度提纯的豆类替代品产生的生物学效应与直接食用大豆或饮用豆浆有很大不同。一 般每天饮用1杯250毫升的豆浆和进食200~300克大豆或豆制品即可。海藻类食品,如海带、紫菜、裙带菜等沿海地区的妇女患乳腺癌比较少。日本和欧美国家一样同属发达国家,但日本乳腺癌发病率比一般西方国家要低得多。研究发现, 这是由于日本妇女常吃海藻类食品。日本人吃海藻居世界首位,平均每人每天4.9一7.3克。海藻类食品是一种含钙较多的碱性食品。专家们发现, 肿瘤患者的血液多呈酸性,而海藻这类含碘、钙较高的食物能调节和平衡血液的酸碱度,因而起到某种相应的防癌作用。此外, 中医对海藻类食物也早有“清热解毒、软坚散结”之说,这与现代医学中防治乳腺癌的观点是基本一致的。胡萝卜含有丰富的胡萝卜素,其摄入人体后能转化成维生素A。它能维持人体上皮组织的正常结构和功能,使致癌物质难以侵犯,又能刺激肌体免疫系统,调动肌体的抗癌能力,同时又可影响致癌物质的代谢,尤其适宜乳腺癌的防治,可以长期服用。胡萝卜最好是油炒,有利于胡萝卜素的吸收。酸奶制品酸牛奶中含有高活性乳酸菌和嗜热链球菌 ,它们的产物可干预人体内的肝肠循环, 肠肝循环与人体对脂肪的吸收有着非常密切的关系, 一旦受到干预, 就会减少人体对脂肪的吸收。2005 年第41届 ASCO 会议报道的妇女营养干预研究(WINS),是一项针对乳腺癌患者预后的Ⅲ期营养干预研究。该研究提示改变乳腺癌患者饮食结构,减少脂肪摄入量,将高脂肪食物的比重控制在20 %左右,可以延长绝经后乳腺癌患者的无病生存期。酸牛奶同时还可增加人体免疫球蛋白的数量,以利于提高整个机体的营养水平,因此,为了降低乳腺癌的发病率,建议养成每日饮 1 杯酸牛奶的良好习惯。 其他推荐的食物还有西红柿、食用菌、牛奶、含硒食品等,这里就不一一介绍。
傅建民 主任医师 深圳市罗湖区人民医院 甲乳外科18.8万人已读 - 精选 甲状腺乳头状癌右侧喉返神经后方淋巴结清扫
上周参加一个甲状腺沙龙,与会专家探讨甲状腺乳头状癌右侧喉返神经后方淋巴结清扫必要性。 因为在座有多位年青医生,我结合临床实践操作、左右喉返神经的解剖差异角度介绍了左右喉返神经与中央区淋巴结组织的关系,提醒甲状腺乳头状癌为多发癌灶或癌结节浸润包膜、癌结节超过1.0CM、中央区淋巴结转移时一定要清扫右侧喉返神经后方淋巴结组织。 我们在清扫中央区淋巴结时,常发现左侧中央组淋巴结基本上位于左侧喉返神经浅层,轻提组织,用电刀可以轻松清扫,非常方便!但在清扫右侧中央组淋巴结时,常发现右侧喉返神经穿行于右侧中央区组织间,后侧常有淋巴结及脂肪与喉返神经粘连,清扫没有像左侧这样方便。 这是因为双侧喉返神经在解剖学上存在差异: 左侧喉返神经绕行于主动脉弓、沿气管食管沟之间上行,同时食管偏左,左侧喉返神经紧贴食管,因此左侧喉返神经位于左侧中央组淋巴结组织后缘。而右侧喉返神经绕过锁骨下动脉,较左侧喉返神经更浅的位置沿气管食管沟上行,穿行过右侧中央区淋巴结及脂肪组织间,将右侧中央区淋巴结分为右侧喉返神经浅层淋巴结、右侧喉返神经后方淋巴结二组,右侧喉返神经与右侧中央区淋巴结关系较紧密。 由于甲状腺乳头状癌预后较好,因此有专家认为没必要常规清扫右侧喉返神经后方淋巴结。但据研究,右侧喉返神经后方淋巴结的转移率超过12.2%,且存在“跳跃性转移”,因此为降低术后复发、转移,有必要花点时间清扫右侧喉返神经后方淋巴结。
王晓亮 主任医师 奉化区人民医院 甲状腺乳腺病科5150人已读 - 精选 乳腺增生都是病吗?
现今社会信息发达,各种娱乐圈女星的乳腺疾病事件,使乳腺健康的理念深入人心,“乳腺检查”已经成为体检中的常规项目。也正因为如此,医院门诊中出现了越来越多前来咨询乳腺疾病的患者,其中询问“乳腺增生”、“乳房肿瘤”和“乳房结节”的最多。那么今天就和大家详细讲解一下,面对这些乳腺疾病我们应该如何应对。● 到底什么是乳腺增生?是不是只要有乳腺增生就是不正常的?其实乳腺每个月都在经历增生和复原的过程,这是怎么回事呢?咱们从头说起,先来了解一下乳房的基本构造。乳房就像是装满了葡萄串的口袋,每一串葡萄由枝干连接,延伸到袋口,捆扎在一起。乳腺小叶是一个个的葡萄果,成串的葡萄叫乳腺叶,把这些葡萄果连在一起的枝干就是乳管,所有乳管最后都汇合的袋口就是乳头。我们知道乳房是宝宝的粮仓,什么时候扩大粮仓、什么时候备粮、什么时候泌乳,都要听从体内激素的调节。排卵前,人体要为可能到来的宝宝做物质准备。乳房的任务是扩大粮仓规模,于是每一个小叶腺泡都开始变大扩张,负责运输的乳(血)管也都开放了。胀大的乳房在月经前让妈妈们感到了胀痛,并可以触摸到一个个结节,这就是胀大的腺叶,此时就是正常的生理性乳腺增生,不能算病。如果宝宝没有来,粮仓也不需要那么大了,于是扩张的乳(血)管收缩关闭,乳房变软,缩小恢复成原来的大小。但如果在增生和复原过程中,有个别调皮的乳腺小叶复原得不好,维持了增生的状态,就造成的乳腺组织结构紊乱,出现持续存在的结节与疼痛。此时,就会被诊断为“乳腺增生症”。● 生理性的乳腺增生和病理性乳腺增生,在症状上有啥区别?乳腺增生有很多类型,有的完全是生理性的,不需特殊处理也可自行消退,如单纯性乳腺增生症。有的则是病理性的,如囊性增生类型,存在癌变的可能,需积极治疗。下面简单介绍一下乳腺增生的分类:1.乳痛症:又称单纯性乳腺增生症。在少女和年轻患者中最为常见,其原因是由于性激素分泌旺盛且波动较大引起的,随月经出现周期性的乳房胀痛,月经后疼痛自行消失。一般以乳房局部疼痛为主,但有时可连同腋窝下也一起疼。这类增生属于正常的生理现象,患者只要调整情绪,心情开朗,生活规律,一般升高的内分泌激素都可以慢慢地得到纠正,各种症状都可以自行消失。2.乳腺腺病:是乳腺增生的进一步发展,乳腺组织的形态、结构有了病理性的变化,多发于30~45岁。表现为月经前乳腺胀痛加重、肿块增大,容易引起重视。但往往治愈比较困难,久治不愈会造成精神压抑,导致症状加重。严重导致内分泌紊乱,如月经不调、失眠多梦、肤色晦暗等系列反应。3.囊性增生病:乳房内出现的肿块多为成片地增厚,且呈椭圆形的囊状肿块居多。症状同样是月经前乳腺胀痛加重,经前期肿块变大、变硬,经后缩小、变软。但乳腺囊性增生可能发生癌变,所以要特别提高警惕,定期随诊。● 什么是乳腺结节?乳腺结节和乳腺肿瘤的区别是什么?乳腺结节只是大家对乳腺肿瘤的俗称,乳腺肿瘤多为良性,乳腺癌是女性常见的乳腺恶性肿瘤。● 常见的良性乳腺肿瘤(结节)有哪几种类型?良性乳腺肿瘤(结节)主要可以分为乳腺纤维腺瘤、乳腺导管内乳头状瘤、乳腺脂肪瘤等等,最常见的还是乳腺纤维腺瘤。本文系好大夫在线www.haodf.com原创作品,非经授权不得转载。其他相关文章目录乳腺 增生都是病吗?乳腺 增生、乳腺结节(肿 瘤)是否会癌变?摸一摸就诊断“乳腺 增生”科学吗?乳腺 增生、乳腺结节(肿 瘤)啥时候应该手术?乳腺 增生、乳腺结节(肿 瘤)治疗后也要自检
雷玉涛 副主任医师 北医三院 普通外科3万人已读 - 精选 甲状腺结节的治疗方法
一、甲状腺结节是什么?甲状腺结节(thyroidnodule)是指甲状腺内的孤立病灶,可以在超声等影像学检查下发现这个病灶有别于周边的组织。可以触及但影像学检查未能证实的结节不能诊断为甲状腺结节。甲状
黄东航 主任医师 福建省立医院 甲状腺(疝)外科19.6万人已读 - 医学科普 补碘OR不补碘,不妨这样做!
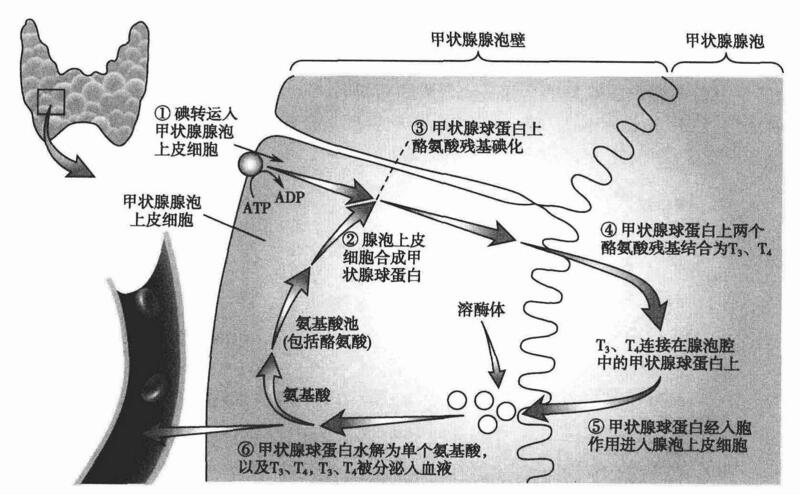
随着加碘盐的推广,碘元素对健康的重要性逐渐变得家喻户晓。在缺碘地区尤其是内陆地区推广加碘盐能够大大降低碘缺乏疾病(IDD)的发病率。碘缺乏会引起一系列病症,最常见的是甲状腺肿大,最严重的是认知功能障碍,因为正常的甲状腺激素浓度是神经迁移、神经胶质分化及中枢神经系统髓鞘形成的必要条件。 那么补碘是越多越好吗?答案是否定的,甲状腺疾病之间的关系呈 U 形曲线,碘过量或缺乏都会损害甲状腺功能。WHO 推荐 12 岁以上成人每天补碘 150 μg,孕妇和哺乳期妇女每天 250 μg 。 那么问题来了,如何确定体内的碘是充足的还是不足的?如何监测人群的碘营养状况? 首先让我们用一张图来回顾一下碘元素在人体内的代谢过程。 从上图我们可以看到,甲状腺球蛋白(Tg)就像一个「传递者」载着碘元素完成了一系列转化。随后释放入血的 T3、T4 发挥其生物活性后大部分均经脱碘酶作用降解,随尿液排出体外。 缺碘时,机体会通过一系列代偿机制来满足需求。甲状腺的自身调节作用可以在其摄碘量不足时,通过增强捕获碘的能力来增加甲状腺激素的合成。长期缺碘时,甲状腺自身调节无法满足机体需求,就会有其他一系列代偿机制,比如 TSH 分泌增多,促进甲状腺激素合成、释放,长期作用下会促进甲状腺腺细胞增生、腺体增大,也就出现了临床上常见的甲状腺肿。 在了解回顾了碘在体内的利用过程和缺碘的影响后,我们就可以来探讨这个问题了,即如何判断和监测自身的碘营养状况。许多专家提出了不同的监测指标,常用的有血清 Tg 测定、尿碘浓度(UIC)、甲状腺超声等。 Tg 从被人们探索到临床应用经历了漫长的过程。早在 1968 年,Dr. K. Inoue 就通过冰冻法证实了碘化过程[1],他还进一步发现碘化的 Tg 也可以进一步碘化[2]。随后关于碘缺乏状态下的 Tg 的研究日益增多。Gons MH 等人发现在缺碘人群中 Tg 水平升高[3],可能与甲状腺体积相关[4]。Knudsen 等[5]发现 Tg 随尿碘排泄的增加而降低,指出只要将 Tg 测定方法标准化,Tg 就可成为人群碘营养状况的理想监测指标。 Tg 在与其他指标相比时也具有一定优势,并有不少研究者认为合用指标是一个更好的选择。Zimmermann 等[7]认为,在监测补碘人群甲状腺功能的改善方面,血 Tg 比血 TSH 或甲状腺激素更为敏感,并提出用荧光免疫法来测定 Tg。同时,他们认为 Tg 与 UIC 这两个指标合用,有利于监测人群近期的碘摄入,而血 Tg 与甲状腺超声联合,则有助于评估使用碘盐补碘后人群甲状腺功能的改变。吴晖等[6][8]也提议联合测定上述 2 个或 3 个指标会更加有意义。 2014 年,Zheng Feei Ma[4]等研究发现儿童体内 Tg 和 UIC 之间呈负相关关系,Tg 可作为儿童体内碘状态的可靠血液学标志。但是关于 Tg 是否可以作为成人体内碘状态的血液学标志,仍需要进一步研究。 今年,Zheng Feei Ma[9]带领的研究团队选取新西兰 Dunedin 的 112 例年龄在 18-40 岁的轻度缺碘成人为参与者,采用随机、双盲、安慰剂对照的临床试验。结果发现,与安慰剂组相比,补充碘组参与者在第 8 周、第 16 周和第 24 周 Tg 浓度分别降低了 12%、20% 和 27% 。两组间 UIC 存在显著差异,TSH 和 FT4 浓度没有显著差异。提出 UIC 升高与血 Tg 浓度降低相关,血 Tg 浓度可作为成人体内碘营养状况评估的有用生物标志物。 所以,要想了解或监测自身碘营养状况,不妨测一测 Tg。目前使用的化学免疫发光法使得其测定方法标准化。虽然 Tg 测定比较受医疗条件限制,会受甲状腺球蛋白抗体(TgAb)干扰,在高浓度 Tg 时会有钩形效应(即高浓度的 Tg 超过了试剂中抗体的结合能力而使测定值正常或较低)[12],但是临床应用中,Tg 可以作为一项判断碘营养状况的良好指标,与尿碘、甲状腺超声(见下图)或其他辅助检查协同更是有助于综合判断碘营养状况。
 张冠新 副主任医师 惠山区人民医院 甲乳外科2人已购买
张冠新 副主任医师 惠山区人民医院 甲乳外科2人已购买 - 医学科普 甲状腺结节的危害
甲状腺结节是常见的一种内分泌疾病,很多患者却不清楚它的危害,认为不痛不痒无需治疗。实际上,结节的危害及其严重,过分拖延治疗或不治疗危及生命。 【结节危害】医师细数甲状腺结节4大危害: 1、压迫静脉:可引起头颈部的血液回流困难。患者面部呈青紫色的浮肿,明显的静脉扩张。 2、压迫窒息:气管壁长期受压,可导致气管软化,引起窒息、声音嘶哑、吞咽受阻。 3、恶化癌变:根据2014年死亡数据统计,17%的甲状腺结节患者都有着不同程度的癌变。 4、内分泌失衡:全身内分泌失衡,导致月经不调、绝经、不孕不育、性功能不全。 拖延治疗,往往让患者后悔莫及!
张冠新 副主任医师 惠山区人民医院 甲乳外科1人已购买 - 医学科普 甲状腺功能减低的精神异常
而近年来随着甲状腺疾病发病率急速攀升,加上已有研究显示超过 40%-50%甲减患者出现抑郁症状,约 40%出现焦虑症状,严重的甲状腺功能减退患者抑郁发生率约为 95%-99%,医学界越来越多的人把目光投向甲状腺功能减退伴神经精神障碍的研究。 那么缺乏甲状腺激素,大脑究竟发生了哪些变化以至于造成疲倦、嗜睡、迟钝懒散甚至焦虑、抑郁、精神分裂等神经精神症状呢? 目前国内外对于甲状腺功能减退诱发神经精神障碍的机制还未明确阐明,但主要有以下几种假说: 甲状腺激素分泌减少不仅可以引起脑部代谢功能异常,还可诱发心脏功能减退致使脑部功能区血流灌注不足,可出现低氧血症; 脑组织水肿,脑部纤维蛋白组织聚集或脑动脉硬化造成脑部循环功能障碍; 甲状腺素水平低下直接影响到包括情绪、认知等在内的机体正常应激反应。甲状腺激素分泌过少时导致儿茶酚胺水平上升,减少 β 肾上腺素受体数目,增加 α 肾上腺素受体数目,进而引起脑部皮质和海马区神经功能紊乱。 曾有应用 SPECT 的研究发现:甲减患者的精神抑郁水平、精神运动障碍及促甲状腺激素(TSH)异常的程度与其各自相关的脑区局部脑血流量(rCBF)变动相关,其抑郁程度与额中回、精神运动障碍与左侧的中央前回、 TSH 水平与左侧的枕中回等处的 rCBF 降低程度相关,这些区域参与了神经内分泌学的改变,导致患者出现反应迟钝、记忆力减退及睡眠障碍。但 SPECT 检查存在成本高、放射性损伤、空间和时间成像的分辨率低、可复性不高等缺点。 随着以 fMRI 为代表的颅脑功能影像学技术的飞速发展,以及脑功能网络的逐步形成,甲减造成脑功能变化的机制逐渐明朗起来。其中作为脑功能重要研究手段的静息态 fMRI 采集的是低频信号(0.01-0.08Hz),可以反映基础状态下功能脑区的自发神经活动,可谓是功能磁共振技术里程碑式的创新,被不同学者用于探讨阿尔兹海默症、抑郁症、强迫症等精神神经疾病脑功能网络的特性。 张立红等通过 fMRI 技术及 ReHo 法数据分析两者结合起来,探讨基础状态下初诊且未经诊治的甲减伴神经精神症状患者的脑功能特征,发现了差异脑功能区的存在,从脑自发活动一致性这一角度探讨了基础状态下甲减伴神经精神症状患者的差异脑功能区、甲状腺激素与情绪障碍的相关性。Yong-Wook Shin[7]等同样通过静息态 fMRI 及 ReHo 法评估全甲状腺切除术后急性甲减患者的脑功能特征,发现在急性甲减状态下局部脑功能连接性增加,而脑功能连接性增加则伴随着相对较差的智力表现以及抑郁状态。这种相关性的发现为甲减伴发神经精神症状的临床诊治及观察疗效提供更具有真实意义的影像学依据。
张冠新 副主任医师 惠山区人民医院 甲乳外科1944人已读





